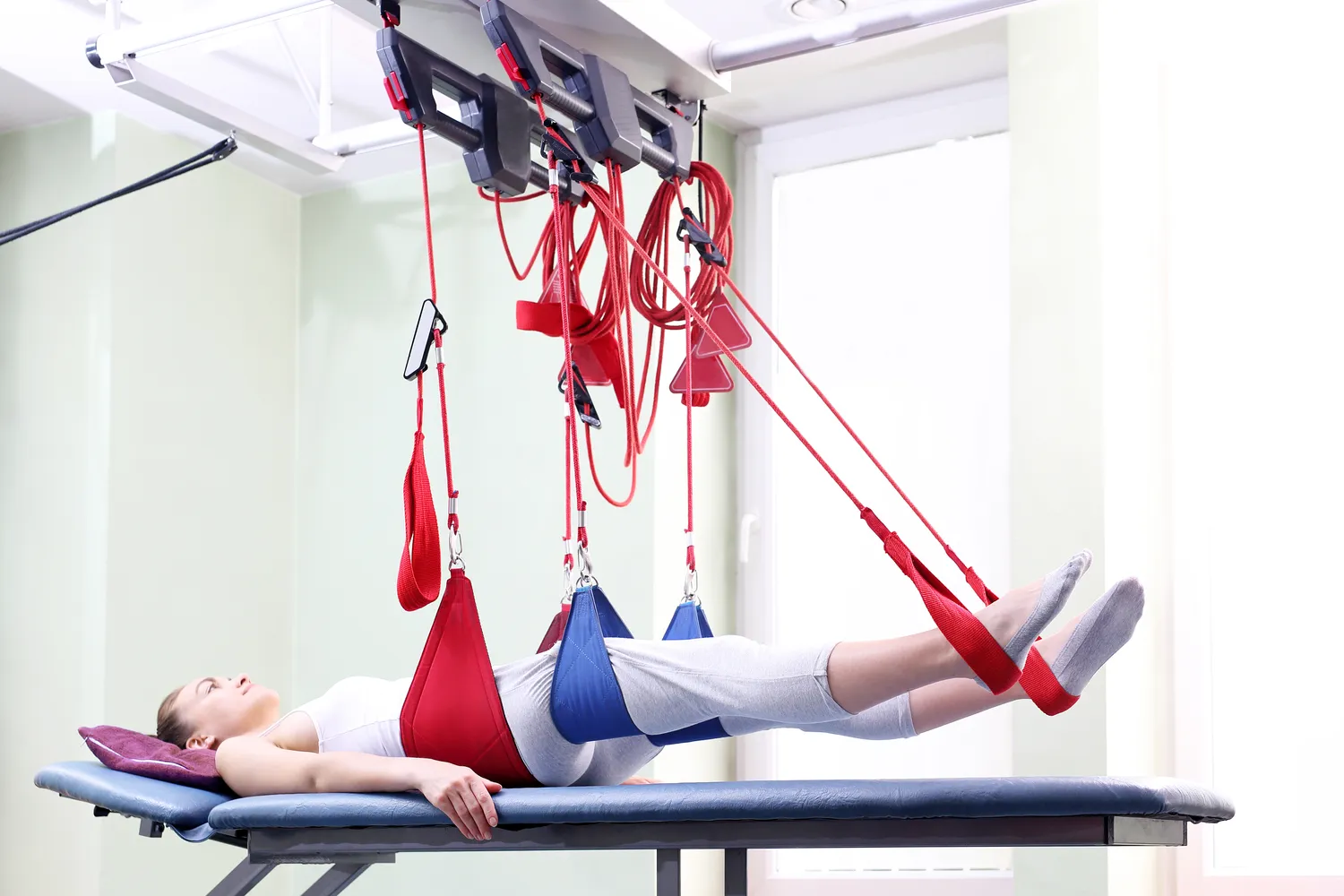
Rehabilitacja sportowa w Szczecinie oferuje wiele korzyści dla osób aktywnych fizycznie, niezależnie od poziomu ich zaawansowania. Przede wszystkim, jest to skuteczny sposób na powrót do pełnej sprawności po kontuzjach, które mogą zdarzyć się podczas uprawiania sportu. Specjalistyczne programy rehabilitacyjne są dostosowane do indywidualnych potrzeb pacjenta, co pozwala na szybsze i bardziej efektywne leczenie urazów. W Szczecinie można znaleźć wiele ośrodków, które dysponują nowoczesnym sprzętem oraz wykwalifikowanym personelem, co znacząco wpływa na jakość świadczonych usług. Ponadto, rehabilitacja sportowa nie tylko pomaga w leczeniu kontuzji, ale również w ich zapobieganiu. Dzięki odpowiednim ćwiczeniom i terapii manualnej można wzmocnić mięśnie oraz poprawić elastyczność stawów, co zmniejsza ryzyko wystąpienia urazów w przyszłości.
Jakie metody rehabilitacji sportowej są stosowane w Szczecinie

W Szczecinie stosuje się różnorodne metody rehabilitacji sportowej, które są dostosowane do specyfiki kontuzji oraz indywidualnych potrzeb pacjentów. Jedną z najpopularniejszych metod jest terapia manualna, która polega na stosowaniu technik manualnych w celu złagodzenia bólu oraz poprawy ruchomości stawów. Również fizjoterapia odgrywa kluczową rolę w procesie rehabilitacji, wykorzystując różnorodne urządzenia i techniki, takie jak ultradźwięki czy elektroterapia. Wiele ośrodków oferuje także trening funkcjonalny, który ma na celu przywrócenie pacjentowi pełnej sprawności poprzez wykonywanie ćwiczeń zbliżonych do tych, które wykonuje on podczas uprawiania swojego sportu. Dodatkowo, terapia zajęciowa może być stosowana w przypadku osób, które potrzebują wsparcia w codziennym funkcjonowaniu po urazach.
Jak wygląda proces rehabilitacji sportowej w Szczecinie
Proces rehabilitacji sportowej w Szczecinie rozpoczyna się od szczegółowej diagnozy przeprowadzonej przez specjalistę. Na podstawie wywiadu medycznego oraz badań fizykalnych ustalany jest rodzaj kontuzji oraz jej stopień zaawansowania. Następnie tworzony jest indywidualny plan rehabilitacji, który uwzględnia zarówno cele krótko-, jak i długoterminowe. W trakcie terapii pacjent uczestniczy w regularnych sesjach z terapeutą, który prowadzi go przez różnorodne ćwiczenia oraz zabiegi mające na celu przywrócenie sprawności. Ważnym elementem procesu jest także monitorowanie postępów pacjenta oraz dostosowywanie planu rehabilitacyjnego do jego potrzeb i możliwości. W miarę postępów pacjent może być wprowadzany do bardziej zaawansowanych ćwiczeń oraz treningów funkcjonalnych.
Gdzie znaleźć najlepsze ośrodki rehabilitacji sportowej w Szczecinie
W Szczecinie istnieje wiele ośrodków specjalizujących się w rehabilitacji sportowej, które oferują wysokiej jakości usługi dla osób aktywnych fizycznie. Aby znaleźć najlepsze miejsce do rehabilitacji, warto zwrócić uwagę na kilka kluczowych aspektów. Po pierwsze, warto poszukać ośrodków posiadających odpowiednie certyfikaty oraz doświadczenie w pracy z pacjentami z kontuzjami sportowymi. Opinie innych pacjentów mogą być również pomocne w dokonaniu wyboru – warto zapoznać się z recenzjami dostępnymi online lub porozmawiać z osobami, które korzystały z usług danego ośrodka. Kolejnym ważnym czynnikiem jest dostępność nowoczesnego sprzętu oraz różnorodnych metod terapeutycznych. Ośrodki oferujące kompleksową obsługę oraz możliwość współpracy z innymi specjalistami, takimi jak dietetycy czy trenerzy personalni, mogą zapewnić lepsze rezultaty rehabilitacji.
Jakie są najczęstsze kontuzje sportowe wymagające rehabilitacji w Szczecinie
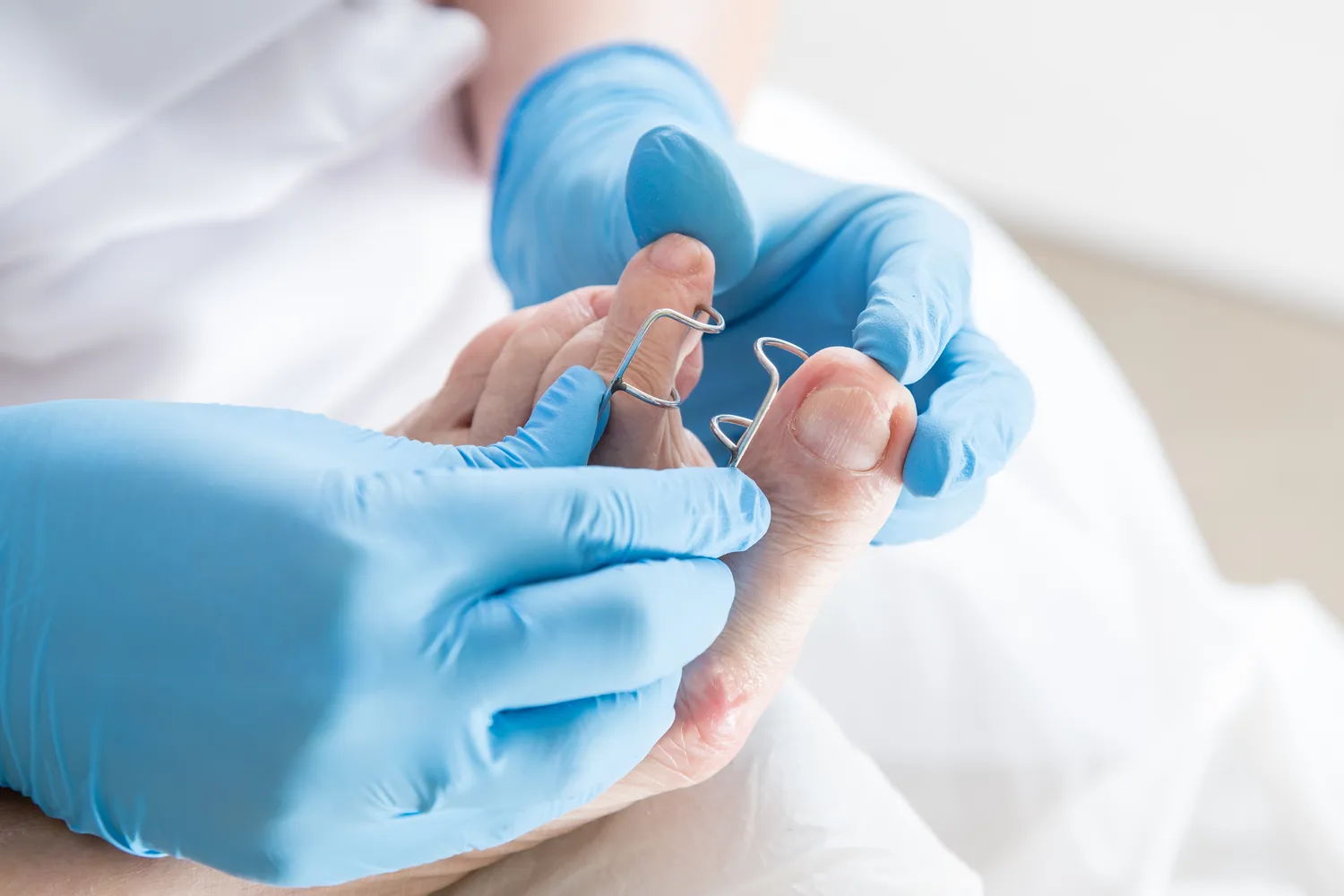
W Szczecinie, podobnie jak w innych miastach, występują różnorodne kontuzje sportowe, które mogą wymagać rehabilitacji. Najczęściej spotykane urazy to skręcenia i naciągnięcia mięśni, które najczęściej zdarzają się podczas intensywnego treningu lub zawodów. Skręcenia stawów, zwłaszcza kostki i kolana, to kolejne powszechne problemy, które mogą prowadzić do długotrwałych problemów z mobilnością. W przypadku sportów kontaktowych, takich jak piłka nożna czy hokej, często dochodzi do urazów ścięgien oraz więzadeł, co również wymaga specjalistycznej rehabilitacji. Urazy kręgosłupa, takie jak dyskopatie czy bóle pleców, stają się coraz bardziej powszechne wśród sportowców, szczególnie tych uprawiających sporty siłowe lub wytrzymałościowe. Ważne jest, aby osoby aktywne fizycznie były świadome ryzyka związanych z kontuzjami oraz znały metody ich zapobiegania. Regularne ćwiczenia wzmacniające oraz odpowiednia rozgrzewka przed treningiem mogą znacząco zmniejszyć ryzyko wystąpienia urazów.
Jakie są koszty rehabilitacji sportowej w Szczecinie
Koszty rehabilitacji sportowej w Szczecinie mogą się znacznie różnić w zależności od wybranego ośrodka oraz rodzaju terapii. Wiele placówek oferuje różnorodne pakiety usług, które mogą obejmować zarówno pojedyncze sesje terapeutyczne, jak i kompleksowe programy rehabilitacyjne. Ceny za jedną wizytę u fizjoterapeuty mogą wynosić od kilkudziesięciu do kilkuset złotych, w zależności od doświadczenia specjalisty oraz zastosowanej metody terapii. Warto również zwrócić uwagę na możliwość skorzystania z refundacji przez NFZ lub prywatne ubezpieczenia zdrowotne, co może znacznie obniżyć koszty leczenia. Niektóre ośrodki oferują także zniżki dla osób korzystających z dłuższych programów rehabilitacyjnych lub dla grup sportowych. Koszty mogą być również uzależnione od lokalizacji ośrodka – te znajdujące się w centrum miasta mogą być droższe niż te usytuowane na obrzeżach.
Jakie są opinie pacjentów o rehabilitacji sportowej w Szczecinie
Opinie pacjentów na temat rehabilitacji sportowej w Szczecinie są zazwyczaj pozytywne, co świadczy o wysokiej jakości usług świadczonych przez lokalne ośrodki. Wielu pacjentów docenia indywidualne podejście terapeutów oraz ich profesjonalizm w pracy z osobami po kontuzjach. Często podkreślają oni skuteczność stosowanych metod terapeutycznych oraz atmosferę panującą podczas sesji rehabilitacyjnych. Pacjenci chwalą sobie również dostępność nowoczesnego sprzętu oraz różnorodność oferowanych zabiegów, co pozwala na dostosowanie terapii do ich potrzeb i oczekiwań. Wiele osób zwraca uwagę na znaczenie regularnych wizyt oraz zaangażowania ze strony terapeutów w proces rehabilitacji. Negatywne opinie dotyczą głównie wysokich kosztów niektórych usług oraz długich czasów oczekiwania na wizyty w popularnych ośrodkach. Niemniej jednak większość pacjentów zgadza się, że inwestycja w rehabilitację sportową jest opłacalna i przynosi wymierne korzyści zdrowotne oraz poprawę jakości życia.
Jakie są zalecenia dotyczące samodzielnej rehabilitacji po kontuzji
Samodzielna rehabilitacja po kontuzji jest istotnym elementem procesu powrotu do pełnej sprawności fizycznej. Po pierwsze, ważne jest przestrzeganie zaleceń lekarza lub fizjoterapeuty dotyczących zakresu ruchu oraz intensywności ćwiczeń. Pacjenci powinni unikać przeciążania kontuzjowanego miejsca i stopniowo zwiększać poziom aktywności fizycznej zgodnie z własnymi możliwościami. Regularne wykonywanie ćwiczeń wzmacniających mięśnie wokół kontuzjowanego stawu może przyspieszyć proces gojenia i zapobiec nawrotom urazów. Ponadto warto stosować techniki relaksacyjne oraz stretching, które pomogą poprawić elastyczność mięśni i stawów. Odpowiednia dieta bogata w składniki odżywcze wspierające regenerację organizmu również ma kluczowe znaczenie – białko, witaminy oraz minerały przyczyniają się do szybszego gojenia tkanek. Należy również pamiętać o odpowiednim nawodnieniu organizmu oraz unikaniu używek takich jak alkohol czy papierosy, które mogą negatywnie wpływać na proces regeneracji.
Jakie są najnowsze trendy w rehabilitacji sportowej w Szczecinie
Najnowsze trendy w rehabilitacji sportowej w Szczecinie koncentrują się na wykorzystaniu nowoczesnych technologii oraz holistycznym podejściu do zdrowia pacjentów. Coraz częściej stosuje się metody takie jak terapia manualna połączona z technikami osteopatycznymi czy kinesiotapingiem, które pomagają w szybszym powrocie do sprawności po kontuzjach. Również analiza ruchu za pomocą specjalistycznego oprogramowania staje się standardem w wielu ośrodkach rehabilitacyjnych – pozwala to na dokładniejsze diagnozowanie problemów biomechanicznych i dostosowywanie planu terapeutycznego do indywidualnych potrzeb pacjenta. Wzrasta także zainteresowanie treningiem funkcjonalnym jako formą prewencji urazów – programy te skupiają się na wzmacnianiu mięśni stabilizujących oraz poprawie koordynacji ruchowej. Dodatkowo wiele ośrodków zaczyna oferować usługi telemedycyny, co umożliwia pacjentom konsultacje z terapeutami bez konieczności wychodzenia z domu.
Jakie są zalety współpracy z trenerem personalnym podczas rehabilitacji
Współpraca z trenerem personalnym podczas rehabilitacji sportowej może przynieść wiele korzyści dla pacjentów wracających do aktywności fizycznej po kontuzjach. Przede wszystkim trener personalny posiada wiedzę i doświadczenie nie tylko w zakresie treningu siłowego czy wytrzymałościowego, ale także znajomość zasad rehabilitacji i prewencji urazów. Dzięki temu może opracować indywidualny program treningowy dostosowany do specyfiki kontuzji oraz aktualnego stanu zdrowia pacjenta. Trenerzy personalni potrafią motywować swoich podopiecznych do regularnej pracy nad sobą oraz monitorować postępy ich rehabilitacji, co może znacząco wpłynąć na efektywność całego procesu. Dodatkowo współpraca z trenerem pozwala na naukę prawidłowych technik wykonywania ćwiczeń, co zmniejsza ryzyko ponownego urazu podczas powrotu do aktywności fizycznej.